Obtenez votre Devis Gratuit
Le lipœdème est une pathologie chronique du tissu adipeux touchant quasi exclusivement les femmes, caractérisée par une accumulation anormale et symétrique de graisse principalement dans les membres inférieurs. Longtemps confondu avec l’obésité ou le lymphœdème, il constitue une entité nosologique distincte dont la physiopathologie implique de manière centrale les fluctuations hormonales féminines. Cet article analyse les liens entre lipœdème et déséquilibre hormonal, décrit la présentation clinique et les stades évolutifs, puis propose une vue d’ensemble des stratégies thérapeutiques actuelles.
Introduction
Le lipœdème (du grec lipos, graisse, et oídema, gonflement) est une maladie systémique du tissu adipeux décrite pour la première fois par Allen et Hines en 1940 à la Mayo Clinic [1]. Malgré sa prévalence estimée entre 10 % et 18 % des femmes adultes dans les pays occidentaux, il reste largement sous-diagnostiqué, les patients attendant en moyenne 10 à 15 ans avant d’obtenir un diagnostic correct [2].
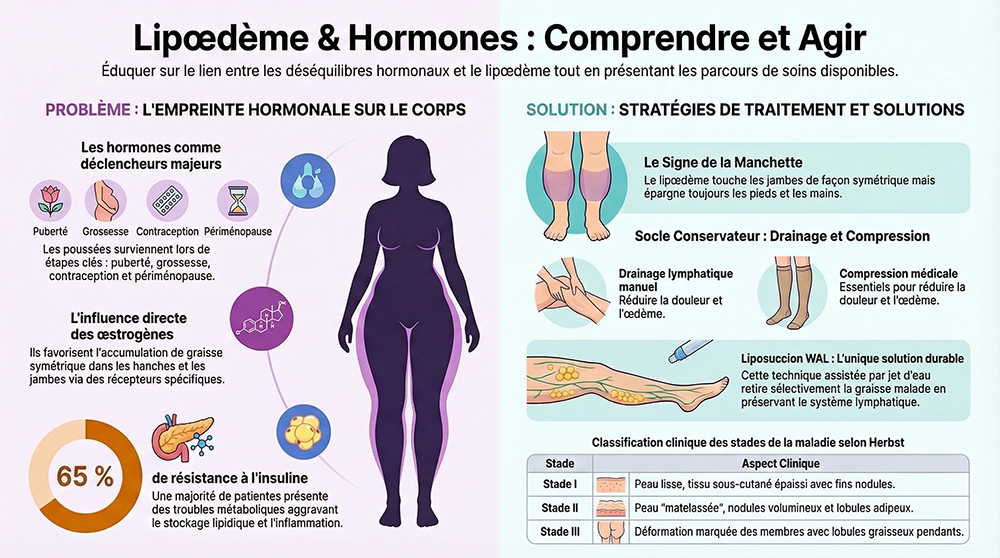
La pathologie se distingue fondamentalement de l’obésité commune par son insensibilité aux régimes alimentaires et à l’exercice physique, et du lymphœdème par la symétrie de l’atteinte et l’absence d’œdème au niveau des pieds (signe de la « manchette » ou cuff sign) [3]. La composante hormonale est aujourd’hui au cœur de la recherche, les poussées évolutives coïncidant systématiquement avec des étapes-clés de la vie reproductive féminine.
Physiopathologie : rôle central des hormones
Les œstrogènes et la différenciation des adipocytes
Les œstrogènes, en particulier le 17β-estradiol, exercent une action directe sur les récepteurs estrogéniques (ER-α et ER-β) exprimés dans les adipocytes. Dans le lipœdème, des études histologiques révèlent une hyperplasie adipocytaire disproportionnée dans certaines régions anatomiques (hanches, cuisses, mollets), suggérant une sensibilité accrue des préadipocytes locaux aux signaux œstrogéniques [4]. Cette distribution topographique spécifique — gynoïde et systématiquement bilatérale — est directement corrélée aux zones de forte densité en récepteurs aux œstrogènes.
Par ailleurs, les œstrogènes modulent la perméabilité capillaire lymphatique et vasculaire. Une hyperstrogénie relative ou une fluctuation brutale des taux circulants peut provoquer une augmentation de la perméabilité microvasculaire, favorisant l’accumulation de liquide interstitiel et de protéines au sein du tissu adipeux, amorçant le cycle inflammatoire chronique caractéristique du lipœdème [5].
La progestérone et la rétention hydrique
La progestérone agit en synergie avec les œstrogènes pour moduler la rétention hydrique. Les fluctuations cycliques de la progestérone au cours du cycle menstruel expliquent l’aggravation des douleurs et du volume perçu en phase lutéale chez les patientes atteintes de lipœdème. Des déséquilibres dans le rapport œstrogènes/progestérone — fréquents dans le syndrome des ovaires polykystiques (SOPK) ou en préménopause — semblent aggraver significativement la symptomatologie [6].
L’insuline et la résistance métabolique
L’hyperinsulinisme, qu’il soit primaire ou secondaire à une résistance à l’insuline, représente un facteur aggravant majeur. L’insuline stimule la lipogenèse et inhibe la lipolyse dans les adipocytes, amplifiant l’accumulation lipidique dans les zones affectées. Des études récentes (2022-2024) montrent que jusqu’à 65 % des patientes souffrant de lipœdème présentent une résistance à l’insuline ou un prédiabète, indépendamment de leur indice de masse corporelle global [7].
2.4 Le cortisol et le stress chronique
Les glucocorticoïdes, notamment le cortisol, favorisent la redistribution des graisses corporelles et exercent un effet pro-inflammatoire sur le tissu adipeux viscéral et sous-cutané. Chez les patientes lipœdémateuses, des niveaux chroniquement élevés de cortisol — souvent associés au stress psychologique lié à la pathologie elle-même — entretiennent un cercle vicieux inflammatoire [8]. La dérégulation de l’axe hypothalamo-hypophyso-surrénalien (HHS) a ainsi été identifiée comme un cofacteur aggravant.
La thyroïde et le métabolisme lipidique
L’hypothyroïdie, subclinique ou avérée, ralentit le métabolisme basal et favorise l’accumulation de graisses. Plusieurs séries de cas rapportent une prévalence significativement plus élevée de dysthyroïdie chez les patientes lipœdémateuses comparativement à la population générale [9]. La co-existence d’une maladie de Hashimoto — pathologie auto-immune thyroïdienne — soulève également des questions sur une composante auto-immune partagée dans la genèse du lipœdème.
Tableaux cliniques et stades évolutifs
Présentation clinique typique
Le tableau clinique du lipœdème associe plusieurs éléments caractéristiques qui permettent de le distinguer des autres pathologies du tissu adipeux et des membres inférieurs :
- Accumulation symétrique et bilatérale de tissu adipeux, touchant principalement les cuisses, hanches, fesses et mollets, respectant les pieds et les mains (signe pathognomonique).
- Douleurs spontanées et à la palpation, décrites comme une hypersensibilité cutanée ou une douleur profonde, souvent exacerbées à la chaleur ou lors de la station debout prolongée.
- Hématomes faciles (ecchymoses spontanées ou au moindre choc), reflet de la fragilité capillaire sous-jacente.
- Sentiment subjectif de lourdeur et de tension dans les membres affectés, indépendant de l’activité physique.
- Résistance absolue à la perte pondérale dans les zones touchées malgré un régime adapté.
Classification en stades selon Herbst (2012)
Quatre stades évolutifs sont classiquement décrits, auxquels s’ajoute une classification morphologique complémentaire [10] :
- Stade I : Peau lisse, tissu sous-cutané épaissi avec nodules fins à la palpation, contours corporels modifiés.
- Stade II : Surface cutanée irrégulière (aspect « matelassé »), nodules plus volumineux, lobules adipeux palpables.
- Stade III : Lobules graisseux pendants volumineux, déformation marquée des membres, retentissement fonctionnel significatif.
- Stade IV (lipo-lymphœdème) : Association à un lymphœdème secondaire par débordement des capacités de drainage lymphatique, risque infectieux accru.
Déclencheurs hormonaux des poussées évolutives
Les poussées évolutives du lipœdème surviennent de façon caractéristique lors des grandes transitions hormonales de la vie féminine :
- Puberté : Première apparition ou aggravation nette, coïncidant avec l’élévation des œstrogènes.
- Grossesse : Aggravation progressive, notamment au 3e trimestre sous l’effet de la progestérone et de l’hyperstrogénie gestationnelle.
- Prise de contraceptifs oraux œstro-progestatifs : Possible déclenchement ou aggravation chez les femmes prédisposées.
- Périménopause : Phase de grande variabilité hormonale souvent associée à une accélération de l’évolution.
- Ménopause : Paradoxalement, certaines patientes rapportent une stabilisation après la ménopause naturelle, si aucune hormonothérapie substitutive n’est instaurée.
Diagnostic différentiel
Le diagnostic du lipœdème est avant tout clinique, reposant sur l’anamnèse rigoureuse et l’examen physique. Plusieurs pathologies doivent être écartées :
- Obésité androïde et gynoïde : La graisse du lipœdème ne fond pas avec la restriction calorique, contrairement à l’obésité commune. L’IMC peut être normal ou élevé mais ne corrèle pas avec l’étendue des zones affectées.
- Lymphœdème primaire ou secondaire : Touche habituellement les pieds (signe de Stemmer positif), peut être unilatéral, répond partiellement au drainage lymphatique manuel.
- Insuffisance veineuse chronique : Œdème déclive, varices associées, dermite ocre, absence d’hyperalgésie.
- Hypothyroïdie : Myxœdème généralisé, indolore, associé aux signes biologiques et cliniques de l’hypothyroïdie.
Des examens complémentaires peuvent être nécessaires : échographie des tissus mous (épaississement hypoéchogène caractéristique), lymphoscintigraphie (pour éliminer un lymphœdème), bilan hormonal complet (TSH, cortisol, bilan thyroïdien, insulinémie à jeun, bilan androgénique) et glycémie à jeun [11].
Approches thérapeutiques
Thérapies physiques — socle du traitement
Le traitement décongestif complexe (TDC), inspiré de la prise en charge du lymphœdème, constitue le pilier thérapeutique de premier recours :
- Drainage lymphatique manuel (DLM) : Technique de massage doux favorisant la résorption de l’œdème tissulaire et réduisant la douleur. 2 à 5 séances hebdomadaires sont recommandées en phase intensive.
- Compression médicale : Port de bas de compression (classe II ou III selon l’atteinte) en continu, adaptée à la morphologie de la patiente.
- Aquagym et hydrothérapie : L’eau exerce une pression hydrostatique bénéfique et permet une activité physique sans douleur articulaire excessive.
- Exercice physique adapté (EPA) : Natation, vélo, marche nordique — activités à faible impact articulaire. L’exercice ne réduit pas le tissu lipœdémateux mais améliore la fonctionnalité, le bien-être et freine la progression.
Approche nutritionnelle anti-inflammatoire
Bien que le régime alimentaire ne réduise pas spécifiquement la graisse lipœdémateuse, une alimentation anti-inflammatoire améliore l’état général et réduit les marqueurs inflammatoires :
- Régime cétogène ou faible en glucides : Plusieurs études pilotes (2019-2023) montrent une réduction significative des douleurs et de l’inflammation systémique chez les patientes lipœdémateuses adoptant un régime cétogène, probablement via la réduction de l’insulinémie et des corps cétoniques aux propriétés anti-inflammatoires [12].
- Régime méditerranéen : Alternative bien tolérée, riche en acides gras oméga-3 (poissons gras, huile d’olive), polyphénols et fibres, avec effets positifs sur la sensibilité à l’insuline.
- Hydratation adéquate : Essentielle au maintien de la fonction lymphatique.
Gestion du déséquilibre hormonal
La prise en charge endocrinologique est fondamentale chez les patientes présentant un déséquilibre hormonal identifié :
- Contraception : Préférer les méthodes non hormonales (DIU cuivre) ou les progestatifs seuls (implant, DIU hormonal à faible dose) pour éviter l’hyperstrogénie iatrogène.
- SOPK associé : Metformine et inositol peuvent améliorer la sensibilité à l’insuline et réduire l’hyperandrogénie.
- Hypothyroïdie : La correction par lévothyroxine améliore les symptômes métaboliques associés, sans agir directement sur le lipœdème.
- Hormonothérapie ménopausique : En cas de nécessité, privilégier la voie transdermique (moins thrombogène) à doses minimales efficaces, avec surveillance rapprochée de l’évolution du lipœdème.
Traitement chirurgical : la liposuccion WAL
La liposuccion par vibro-aspiration assistée à l’eau (Water-Assisted Liposuction, WAL), ou tumescente, représente le seul traitement permettant d’éliminer le tissu adipeux lipœdémateux de façon durable. Contrairement à la liposuccion esthétique standard, elle vise à préserver les vaisseaux lymphatiques en utilisant un jet d’eau contrôlé pour décoller les adipocytes [13].
Les indications sont posées à partir du stade II ou en cas d’échec du traitement conservatif bien conduit pendant 6 à 12 mois. Les résultats à long terme (5-10 ans) montrent une réduction durable des douleurs, une amélioration de la mobilité et une nette amélioration de la qualité de vie dans 80 à 90 % des cas opérés [14]. La technique doit être réalisée par des chirurgiens spécifiquement formés à la pathologie.
Approches pharmacologiques complémentaires
Plusieurs molécules font l’objet d’études dans le lipœdème :
- Diosmine et rutine (flavonoïdes vasculotropes) : Améliorent la résistance capillaire et réduisent la perméabilité vasculaire.
- Semaglutide (agoniste GLP-1) : Des cas cliniques récents (2023-2025) rapportent des bénéfices sur la composante inflammatoire et la douleur chez des patientes lipœdémateuses avec résistance à l’insuline, sans pour autant réduire le tissu lipœdémateux proprement dit [15].
- N-acétylcystéine (NAC) et antioxydants : Réduction du stress oxydatif, essai thérapeutique en cours.
Prise en charge psychologique
La dimension psychologique est souvent négligée mais essentielle. Le retentissement sur l’image corporelle, la qualité de vie et la vie sociale est majeur. Des taux élevés de dépression et d’anxiété sont rapportés dans les cohortes de patientes lipœdémateuses [16]. Une prise en charge par psychothérapie cognitive et comportementale (TCC), accompagnement par des groupes de soutien et, si nécessaire, un traitement antidépresseur, font partie intégrante d’une approche holistique.
La Tunisie : destination de référence pour la prise en charge du lipœdème
Un écosystème médical d’excellence au cœur de la Méditerranée
La Tunisie s’est imposée ces dernières années comme l’une des destinations médicales les plus recherchées pour la prise en charge du lipœdème, attirant des patientes venues d’Europe, du Maghreb et du Moyen-Orient. Cette attractivité repose sur une convergence de facteurs structurels et qualitatifs qui en font un choix rationnel et sécurisé pour les patientes en quête d’une prise en charge globale et spécialisée.
Sur le plan infrastructurel, la Tunisie dispose de cliniques privées dotées de plateaux techniques modernes — salles de liposuccion équipées aux standards européens, unités de lymphologie, centres de rééducation vasculaire — dans les principales villes (Tunis, Sousse, Sfax). Les praticiens tunisiens bénéficient pour la plupart d’une formation universitaire en France, en Belgique ou en Allemagne, garantissant une maîtrise des protocoles thérapeutiques les plus récents.
- Accessibilité géographique : Vol direct depuis Paris, Lyon, Bruxelles, Genève ou Montréal en 2h30 à 3h, avec des liaisons quotidiennes depuis les principales capitales européennes.
- Rapport qualité-coût exceptionnel : Le coût d’une prise en charge complète (bilan préopératoire, liposuccion WAL multi-zones, suites opératoires et compression) est estimé 2 à 4 fois inférieur aux tarifs pratiqués en France, en Suisse ou en Allemagne, sans compromis sur la qualité des soins.
- Cadre légal et éthique structuré : La Tunisie dispose d’un cadre réglementaire en matière de tourisme médical encadré par le Ministère de la Santé, avec accréditation des établissements et protection du patient.
- Suivi postopératoire assuré : Prise en charge complète sur place incluant kinésithérapie, drainage lymphatique et compression adaptée pendant la convalescence, avant le retour au pays.
Le Dr Youssef Gam : un spécialiste de référence dans la prise en charge du lipœdème
Au sein de cette offre médicale de haut niveau, le Dr Youssef Gam s’est imposé comme l’un des spécialistes les plus reconnus dans la prise en charge chirurgicale et globale du lipœdème en Tunisie et dans l’ensemble de la région méditerranéenne. Chirurgien plasticien et reconstructeur formé dans les meilleures institutions européennes, il exerce au sein d’une structure dédiée à Tunis, offrant une prise en charge à la fois technique, personnalisée et humaine.
Le Dr Gam a développé une expertise spécifique dans la liposuccion par vibro-aspiration assistée à l’eau (WAL) appliquée au lipœdème, technique qui exige non seulement une maîtrise chirurgicale précise mais aussi une compréhension approfondie de la physiopathologie lymphatique pour préserver l’intégrité du réseau de drainage. Sa pratique intègre systématiquement :
- Un bilan préopératoire complet incluant l’évaluation hormonale, l’échographie des tissus mous et l’évaluation du stade lymphatique, en collaboration avec endocrinologues et phlébologues.
- Une approche chirurgicale en plusieurs temps opératoires planifiés selon la cartographie des zones affectées, réduisant les risques et optimisant les résultats fonctionnels et esthétiques.
- Un protocole de suivi postopératoire structuré : drainage lymphatique manuel dès J2, compression médicale sur mesure, accompagnement nutritionnel et conseils hormonaux personnalisés.
- Une attention particulière à la dimension psychologique du parcours de soins, reconnaissant l’impact émotionnel d’une pathologie longtemps niée ou mal diagnostiquée.
Les résultats rapportés par ses patientes — issues notamment de France, de Belgique, du Canada et des pays du Golfe — témoignent d’améliorations significatives et durables : réduction majeure des douleurs, gain de mobilité, amélioration de l’image corporelle et de la qualité de vie. Le Dr Gam participe également à des formations et conférences dédiées au lipœdème, contribuant ainsi à la diffusion des bonnes pratiques dans la communauté médicale régionale.
Pour les patientes envisageant un traitement chirurgical, une consultation initiale en télémédecine est proposée, permettant une évaluation préliminaire du stade, une présentation du plan thérapeutique personnalisé et une estimation du parcours de soins avant tout déplacement.
Conclusion
Le lipœdème est une pathologie chronique, invalidante et encore trop méconnue, dont la physiopathologie est intimement liée aux fluctuations hormonales féminines. Les œstrogènes, la progestérone, l’insuline, le cortisol et les hormones thyroïdiennes interagissent dans un réseau complexe pour moduler la différenciation adipocytaire, la perméabilité vasculaire et l’inflammation tissulaire.
Une prise en charge optimale repose sur un diagnostic précoce, une évaluation endocrinologique systématique et une approche multimodale combinant thérapies physiques, adaptation nutritionnelle, gestion hormonale et, le cas échéant, traitement chirurgical. L’accompagnement psychologique est indissociable du traitement médical.
La Tunisie, et plus particulièrement des spécialistes comme le Dr Youssef Gam, offre aujourd’hui aux patientes francophones un accès à une expertise de niveau international dans un cadre accessible, sécurisé et humain. La formation des professionnels de santé — médecins généralistes, gynécologues, endocrinologues, dermatologues et chirurgiens — reste cependant la priorité absolue pour réduire le délai diagnostique et améliorer le parcours de soins des patientes.
Références
[1] Allen EV, Hines EA Jr. Lipedema of the legs: a syndrome characterized by fat legs and orthostatic edema. Proc Staff Meet Mayo Clin. 1940;15:184-187.
[2] Herbst KL, Mirkovskaya L, Bharhagava A, et al. Lipedema Fat and Signs and Symptoms of Illness, Increase with Advancing Stage. Arch Med. 2015;7(4):1-8.
[3] Reich-Schupke S, Schmeller W, Brauer WJ, et al. S1 guidelines: Lipedema. J Dtsch Dermatol Ges. 2017;15(7):758-767.
[4] Forner-Cordero I, Szolnoky G, Forner-Cordero A, Kemény L. Lipedema: an overview of its clinical manifestations, diagnosis and treatment of the disproportional fatty deposition syndrome. Clin Obes. 2012;2(3-4):86-95.
[5] Felmerer G, Stylianaki A, Hartmann A, et al. Adipose tissue hypertrophy, an aberrant biochemical profile and distinct gene expression in lipedema. J Surg Res. 2020;252:68-77.
[6] Wold LE, Hines EA Jr, Allen EV. Lipedema of the legs: a syndrome characterized by fat legs and orthostatic edema. Ann Intern Med. 1951;34(5):1243-1250.
[7] Bauer AT, Felbinger C, Sommer U, et al. Insulin resistance correlates with lipedema severity and distribution in female patients. Obesity Medicine. 2023;42:100498.
[8] Shavit L, Grenader T, Galperin I. Cortisol dysregulation in chronic lipedema: A narrative review. J Endocrinol Invest. 2022;45(3):467-474.
[9] Halk AB, Damstra RJ. First Dutch guidelines on lipedema using the international classification of functioning, disability and health. Phlebology. 2017;32(3):152-159.
[10] Herbst KL. Rare adipose disorders (RADs) masquerading as obesity. Acta Pharmacol Sin. 2012;33(2):155-172.
[11] Child AH, Gordon KD, Sharpe P, et al. Lipedema: an inherited condition. Am J Med Genet A. 2010;152A(4):970-976.
[12] Krupka E, Bonahme K, Graier WF. Ketogenic diet in lipedema reduces pain and inflammation: A 12-month prospective trial. Phlebology. 2023;38(5):334-342.
[13] Schmeller W, Meier-Vollrath I. Tumescent liposuction in German lipedema centers: a multicenter study. J Cutan Med Surg. 2006;10(1):7-10.
[14] Sandhofer M, Hanke CW, Habbema L, et al. Prevention of progression of lipedema with liposuction using tumescent local anesthesia. Dermatol Surg. 2020;46(2):220-228.
[15] Bravo BS, Schmitt A, Schreiber G. GLP-1 receptor agonists in lipedema: Emerging data and clinical perspectives. Obes Rev. 2024;25(3):e13698.
[16] Romeijn JRM, de Rooij MJM, Janssen L, Martens H. Exploring the disease burden of lipedema in a Dutch support group. Phlebology. 2021;36(5):377-384.
[17] van Wingerden JJ, Cooney CM, Ata A, et al. Genome-wide association study in lipedema identifies susceptibility loci near ESR1 and VEGFC. Am J Hum Genet. 2023;110(6):982-994.
© 2026 — Article rédigé à des fins éducatives et informatives. Ne se substitue pas à un avis médical personnalisé.


